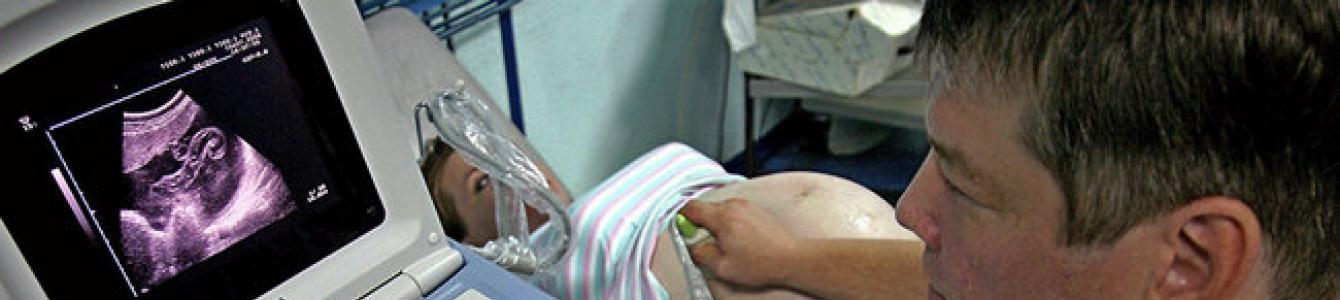
Итак, близится самый важный день за последние девять месяцев — долгожданная встреча с малышом. На этом долгом и интересном пути было много перемен, осмотров и анализов. Эхография стандартная необходимость для девушек в положении.
Многих волнует вопрос, делают ли УЗИ перед родами в роддоме? Давайте разбираться, что нужно знать об этой процедуре, когда и с какой целью делают УЗИ.
Ультразвуковой метод или эхография — это исследование органов при помощи ультразвуковых волн. О вреде будущие мамы задают много вопросов. Медики утверждают:
Такая методика не оказывает тератогенного действия, не может повлечь за собой нарушения.
По медицинскому протоколу могут делать УЗИ в 3 ситуациях. На раннем сроке (для подтверждения прикрепления плодного яйца). Его не всегда приветствуют, тем не менее существует ряд показаний. Таких как:
- Кровянистые выделения.
- Необходимость подтвердить беременность.
- Если в анамнезе имеется диагноз, препятствующий нормальному оплодотворению.
- После искусственного оплодотворения.
Важно, что ранние исследования подобным путем должен проводить специалист, разбирающийся конкретно в ранней диагностике. Следовательно, возникает вопрос, есть ли нормы, когда стоит проводить эхографию. Конечно, да.
Рассмотрим сроки и цели, стоящие перед обследованием:
- В первом триместре — с целью исключения аномалий и сложных патологий.
- При наступлении 20-21 недели, рассматривают рост всех органов, соответствие их размеров сроку. Особенное внимание уделяется двум важнейшим системам организма: центральная нервная и сердечно-сосудистая.
- Врачи-генетики настаивают и на посещении доктора на 4-м месяце, чтобы удостовериться в отсутствии грубых пороков в развитии.
- Возможно, самый главный визит к гинекологу — на 32-й неделе.
Что показывает заключительное УЗИ?
На нем приобретаются важнейшие сведения как о роженице, так и о младенце. Определяют объемы и вес плода, если происходит стремительный рост, то это показание для стимулирования схваток.

Уточняют предлежание, исключают, возможно, не замеченные ранее задержки в формировании, производится доплерография, а также назначается приблизительная дата рождения. Происходит детальная оценка состояния плаценты, степень ее зрелости, готовность плода к появлению на свет. Часто, на этом этапе, решается способ родоразрешения.
Немаловажно для контрольной процедуры изучение толщины и положения плаценты. Расстояние от нее до шейки матки.
Многие мамочки хотят узнать, можно ли определить скорые схватки. Да, доктор сможет обнаружить опустившуюся головку или раскрытие. Пациенткам, ожидающим двойню или тройню, обязательно назначают и четвертую ультразвуковую диагностику, так как многоплодная беременность нередко показание к кесареву.
При схватках: вредно или нет?
С однозначной уверенностью ответить на такой вопрос нельзя. Можно сказать, что УЗИ в роддоме, при открывшейся родовой деятельности не показано протоколом и необязательно. Его можно отнести к внеплановым, совершающимся в таких ситуациях:
- Если на 32 неделе были обнаружены спорные моменты и женщину положили на сохранение, то УЗИ в роддоме, скорее всего, назначат прямо с началом схваток.
- При аномальном расположении эмбриона или двойни. Если в утробе располагается два плода, то один имеет головное предлежание, а второй — ягодичное. Это не аксиома, но частое явление. И для того чтобы принять решение о возможном кесаревом сечении, действительно перед родами делают ультразвуковой осмотр.
- Чрезмерная активность малыша. Возможно, это последствие недостатка кислорода.
- Для контроля соответствия родовых путей матери размерам ребенка.
Повторное УЗИ в роддоме проводятся на одном и том же аппарате и одним специалистом, для точности. Прибегать к данному методу «по желанию» для перестраховки не стоит. Ведь множество результатов, смазывают истинную картину, путая докторов и приводя к неверным решениям.
Как подготовиться?
Если вы идете на прием впервые, или уже второй раз, нужно предпринимать меры, позволяющие точнее понять истинную картину. Что следует знать?
- С собой взять чистое полотенце или пеленку. Она располагается на кушетке, а после помогает вам удалить с тела специальный гель.
- Одеть удобную и свободную одежду. Чтобы избежать лишних действий на приеме.
- Принять душ.
- Если вы идете впервые, то вероятно придется наполнить мочевой пузырь, что поможет точно рассмотреть состояние матки и уточнить последствия успешного зачатия. Для этого за 20-30 минут выпейте до 500 мл чистой воды без газа. Хорошо, если рассчитаете время и прибудите в медицинское учреждение за час до приема.
- Накануне лучше не включать в дневной рацион продукты, вызывающие брожение и чрезмерное газообразование. Полезно исключить их, по возможности за два дня.
- Не забудьте взять на память фотографию долгожданного чуда. Ведь это самое наглядное из всех предстоящих вам исследований. Кстати, медицина и технологии настолько произвели прорыв, что теперь есть возможность создать 3-D фотокарточку. Если раньше изображение состояло из линий и точек, то сейчас это полноценный и объемный вид. На последних этапах можно увидеть даже черты будущего новорожденного. Это, с медицинской точки зрения, ничем не лучше, но позволяет родителям посмотреть на внешность малыша.
Итог
Делают ли УЗИ перед родами в роддоме? Да, если существует необходимость. Этот вид диагностики признан наиболее безопасным и высоко информативным методом обследования эмбриона.
Страх будущей мамы перед родами усугубляет неизвестность . Что будет происходить за стенами роддома? Какие процедуры предстоит пережить беременной? В нашем сегодняшнем материале мы постараемся открыть завесу тайны, рассмотреть все процессы поэтапно и убедить наших читательниц в том, что все совсем не так страшно, как кажется.
Путь в роддом
Итак, как беременные попадают в роддом? Все очень просто. Когда у вас начнутся схватки или отойдут воды необходимо вызвать «скорую помощь» или же приехать в роддом на собственном семейном авто. Главное, постараться не ехать за рулем, хотя есть и такие прецеденты.
Преимущества транспортировки на «скорой помощи»:
- с вами опытные врачи;
- в случае пробки, у «скорой помощи» есть право и возможность проехать с помощью мигалки;
- ускоряется процесс оформления в роддом.
На собственной машине, конечно, комфортнее, но если рядом будет нервничающий муж, это может осложнить ситуацию.
О преимуществах личного транспорта рассказывает наша мама- Шоколадница : «В своей машине меньше трясет, нет чужих людей, которые вселяют тревогу, в машине любимый муж, можно открыть окно и не воняет бензином и сигаретами, можно слушать музыку, можно смотреть в окно, в случае необходимости можно остановить ГАИ и оно поедет впереди с мигалкой, но при этом ты в своей машине».
Выбор транспорта - за вами, но главное в суете не забудьте , необходимыми для пребывания в роддоме для вас и малыша, и паспорт .
Некоторые роженицы попадают в стационар роддома заранее, ложась на сохранение , в том случае если во время беременности возникли какие-либо проблемы или сложности.
Другое дело, если у вас отошли воды . В безводном пространстве ребенок может находиться не более 24 часов, но это максимальный срок и лучше его не допускать. При любом развитии событий - позвоните или в приемный покой роддома, и вас обязательно сориентируют, что делать дальше.
.jpg) Роды — очень индивидуальный процесс, у каждой женщины он проходит с определенными особенностями. У специалистов клиникиISIDA
большой опыт ведения как естественных родов, так и проведения кесарева сечения. Роды в клинике ISIDA
- это комплекс, который включает в себя: дородовое пребывание, акушерскую помощь, обезболивание, уход за мамой и малышом в послеродовом периоде, скрининг и вакцинацию новорожденного, если потребуется - консультации узких специалистов, выхаживание и лечение малыша.
Роды — очень индивидуальный процесс, у каждой женщины он проходит с определенными особенностями. У специалистов клиникиISIDA
большой опыт ведения как естественных родов, так и проведения кесарева сечения. Роды в клинике ISIDA
- это комплекс, который включает в себя: дородовое пребывание, акушерскую помощь, обезболивание, уход за мамой и малышом в послеродовом периоде, скрининг и вакцинацию новорожденного, если потребуется - консультации узких специалистов, выхаживание и лечение малыша.
В ISIDA осуществляется постоянный санитарно-эпидемиологический контроль за состоянием помещений и оборудования, используются одноразовые материалы и инструменты. В индивидуальных палатах созданы прекрасные условия, близкие к домашним, а комплексный сервис и отличное питание способствуют комфортному пребыванию мамы до и после рождения малыша.
ISIDA специализируется:
на ведение физиологических родов;
- операциях кесарево сечения;
- наблюдение за мамой и новорожденным в послеродовом периоде;
- оказание медицинской помощи при возникновении осложнений во время беременности и в послеродовом периоде;
- диагностике заболеваний у малышей;
- выхаживании и лечении детей, появившихся на свет преждевременно.
Адрес: Киев, б-р Ивана Лепсе, 65
тел.: 0 800 60 80 80
Приемное отделение и осмотр врача
После того, как вы поступаете в приемное отделение родильного дома, медсестра приемного покоя начнет оформлять ваши документы . В историю родов вносятся данные паспорта, место жительства, дата рождения, имеющиеся аллергические реакции, информация о текущем состоянии. Затем вам измерят давление, вес и окружность живота, эту информацию также внесут в документы. История родов хранится в роддоме, в нее записывается ход и итог родоразрешения, а при выписке информация переносится в обменную карту, которую выдают роженице на руки.
После заполнения всех необходимых документов, чтобы определить насколько раскрылась шейка матки, вас осмотрит врач . Также врач прослушает сердцебиение малыша. Будьте готовы ответить на вопросы касательно схваток, их длительности, регулярности и интенсивности. После осмотра врач, отправляет беременную в предродовое отделение .
.jpg)
Бритье перед родами
Также в родильном отделении проводятся необходимые гигиенические процедуры : бритье промежности и очистительная клизма .
Многие будущие мамы опасаются таких манипуляций и задаются вопросом, можно ли как-то обойтись без такого «удовольствия»?
Конечно, вас никто не выгонит из приемного покоя, если у вас не побрита промежность , и насильно делать процедуры тоже не будут. Однако чтобы избежать неприятных вопросов, споров и негатива со стороны медперсонала, советуем заранее выяснить , нужно ли избавляться от волос у врача, который будет принимать у вас роды.
В каждой больнице могут быть свои правила, а также следует принимать во внимание индивидуальные предпочтения вашего акушера-гинеколога. Кто-то без проблем может принимать роды с естественным волосяным покровом, а кто-то считает наличие лобковых волос фактором, который может помешать в родовой деятельности и послеродовой реабилитации.
Наша мама- Nest рассказывает : « Я не любитель бритья, мне потом все ужасно колется, с восковой депиляцией тоже пока не сильно дружу, поэтому пробовать перед родами нововведение не решусь. Я перед родами со старшими детьми делала очень короткую интимную стрижку тримером без насадки - плюс в том, что никакого раздражения и потом не колется, и делать быстро».
Фактически у врачей нет единого мнения по этому поводу: кого-то смущает эстетическая сторона вопроса , кто-то настаивает, что лобковые волосы среда для размножения бактерий , а также в случае, если во время родов будет производиться эпизиотомия, швы лучше накладывать на кожу без волосяного покрова. Также не стоит забывать, что после родов у женщины выделяются лохии, которые в сочетании с волосами и швом, также представляют прекрасный антигигиенический триумвират. Но в то же самое время другие специалисты настаивают, что во время бритья на промежности образовываются микроскопические трещины , через которые в организм может попасть инфекция.
.jpg)
Наша мама- Елена_Черненко рассказывает : «Конечно, коротенькая стрижечка там гораздо лучше, чем буйная растительность, и, в тех роддомах где я рожала, именно так и ориентировали еще на этапе предродового наблюдения. Так что выбривать там все наголо не обязательно. По поводу клизмы, если сама мама хочет клизму, потому что, например, сутки стула не было, то сделают. Сугубо по запросу, не заставляют».
Если вопрос «удалять или оставить» для вас не стоит, нужно всего лишь определиться со способом , каким вы будете это делать. Если до беременности удаление лишних волос происходило при помощи бритвы - оставайтесь верны своим принципам и смело приступайте к задаче. Учитывая объемы живота, она может оказаться не так проста, как кажется на первый взгляд, но мы уверены, вы справитесь.
Если же вы регулярно делаете восковую депиляцию дома или в салоне, можете смело придерживаться привычных процедур, наслаждаясь гладкой кожей 2-3 недели. Главное, чтобы вам было комфортно как в том, так и в другом случае, чего мы вам искренне желаем.
Клизма перед родами
Теперь перейдем к вопросу о клизме . К счастью времена изменились, и многие роддома уже не настаивают на том, что клизма - обязательный элемент родов.
Те, кто являются сторонником очищения кишечника перед родами, говорят о том, что клизма поможет роженице избежать момента, когда во время потуг фекалии выйдут наружу, испачкав все вокруг. Еще один фактор «за» - отсутствие кала в прямой кишке поможет малышу свободнее передвигаться в процессе родов. Однако если учесть, что природой предусмотрено естественное послабление кишечника перед родами , то этот факт можно оспаривать. Чтобы избежать проблем в роддоме, лучше, как и с вопросом о клизме, уточнить предварительно , как принято в данном заведении решать этот вопрос и какой совет на этот счет даст ваш лечащий врач.
Наша мама- Оболонка рассказывает
: «Меня оба раза не брили и клизму не предлагали. Второй раз, правда, я сама спросила: может, сделаем? Спросили, когда был стул в последний раз, если в тот же день, то можно не делать.
Эпизио оба раза, но дома сама брилась».
В некоторых роддомах не против, если роженица сделает себе клизму дома, самостоятельно, к тому же не обязательно вливать в себя литры воды «по старинке». Существуют специальные медицинские клизмы, которые также разрешаются для применения в роддоме.
Наша мама- KaterionOK15 рассказывает : «Я народжувала 2 тижні тому у 2-му пологовому будинку Там всім робили клізми, але не примусово. У списку речей на пологи була медична клізма, я її купувала».
Итак, к счастью, мы живем в ХХI веке, и даже в роддомах уже нет каких-либо однозначных строгих правил . Будущая мама может выбирать, как ей будет комфортно добираться до роддома - в машине «скорой помощи» или собственном авто. Не составит проблем проконсультироваться с доктором и узнать, необходимо ли при родах бритье промежности . Если врач растаивает на данной гигиенической процедуре, роженица может сама решить, как именно она будет делать депиляцию : с помощью традиционной бритвы, триммером или воспользоваться воском.
Вопрос с клизмой также перестал быть традиционной «страшилкой» для беременных: в некоторых роддомах клизму не делают вообще, в других разрешается сделать очистку кишечника традиционным способом дома или же воспользоваться специальными медицинскими препаратами.
.jpg)
Все мы разные, и каждый имеет право на свои решения. Главное для будущей мамы - и понимание, что нет причин бояться каких-либо процедур перед родами.
Желаем, чтобы процесс родоразрешения прошел благополучно, малыш родился здоровеньким, а мама чувствовала себя хорошо!
Чудо произошло. Малыш появился на свет. Состоялось ваше первое, правда, очень краткое знакомство. К сожалению, в большинстве наших роддомов в настоящее время детей почти сразу же разлучают с мамой. И их первым домом на несколько дней становится детская палата, в которой малыши чаще общаются с медиками, чем со своей мамой, время свиданий с которой строго ограничено часами кормлений.
Врачи и медсестры - первые встречные
Именно врачи и медсестры в роддоме первыми берут на себя все заботы по поддержанию здоровья и уходу за своими маленькими пациентами. Эта часть жизни младенцев остается скрытой от глаз родителей, даже в роддомах, где налажено совместное пребывание младенцев и их мам. О том, что же происходит с малышами после их торжественного представления маме, многие из нас имеют весьма смутное представление. А ведь большинство наверняка волнует этот вопрос. Давайте же попробуем приподнять завесу над этой «тайной жизнью».
Тепловая опека
Первое, в чем нуждается малыш, только что появившийся на свет, - это тепло. По сравнению с материнским комфортным теплом окружающий мир родильной палаты достаточно прохладен. Поэтому задача медиков - предупредить потерю тепла: младенцев в роддоме сразу же после рождения насухо вытирают пеленкой и помещают на стол со специальной лампой, где постоянно контролируется температура малыша.
Но предварительно, еще у ног матери, сразу после рождения, а иногда и в тот момент, когда только появилась на свет головка, у ребенка аккуратно удаляют слизь и околоплодные воды из носа и рта, чтобы облегчить ему первый вдох. Сразу после рождения акушерка пережимает и перерезает пуповину. С этого момента у вашего малыша начинается «самостоятельная» жизнь. Затем в глазки ребенка закапывают специальные капли (чаще всего - раствор альбуцида), чтобы предупредить инфекции глаз, в частности бленорею, которая развивается, если мать больна гонореей. Эта профилактическая процедура проводится абсолютно всем детям, так как женщина не всегда знает о заболевании. Девочкам обрабатывают и половые органы. Кроме того, у ребенка сразу определяют по пуповинной крови ее группу и резус-фактор.
Первый осмотр в роддоме
Первый осмотр ребенка происходит тотчас после его рождения. Доктор оценивает общее состояние ребенка, его дыхание, сердцебиение, цвет кожи, определяет видимые пороки, в том числе оценивает состояние тазобедренных суставов (и выносит первый предварительный диагноз о потенциальном риске возникновения ) и ключиц, патология которых встречается наиболее часто. Особое внимание врач обращает на крик младенца. Уже по его интонации можно многое рассказать об общем состоянии ребенка.
Впоследствии врач и медсестра осматривают ребенка каждое утро, пока он находится в роддоме. Ежедневно ребенка взвешивают в одно и то же время, а перед выпиской обычно проводят контрольное взвешивание - до и после кормления, чтобы узнать, достаточно ли съедает малыш. Кроме того, медсестра в роддоме регулярно обрабатывает пупочную ранку перекисью водорода и марганцовкой.
Первый в жизни табель успеваемости
Если вы думаете, что получать оценки для вашего малыша еще рановато, то ошибаетесь. Первую свою оценку получит сразу после рождения по так называемой шкале Апгар, которая позволяет быстро оценить начальное состояние здоровья ребенка. Эта шкала была разработана в 1952 году американским врачом-анестезиологом, доктором Вирджинией Апгар для младшего медицинского персонала, который с ее помощью мог быстро определить, какой ребенок нуждается в большем внимании. Баллы по этой шкале выставляются ребенку в конце первой минуты после рождения и затем в конце пятой минуты. Они комплексно оценивают состояние мышечного тонуса, реакцию на раздражение, окраску кожи, частоту дыхания и биения сердца.
Чуть позже, благодаря находчивости педиатра Йозефа Буттерфилда, для англоязычных специалистов название «APGAR» стало своего рода аббревиатурой:
- Appearance - внешний вид (цвет кожных покровов);
- Pulse (Heart Rate) - пульс ребенка (частота сердечных сокращений);
- Grimace (Response to Stimulation) - гримаса, возникающая в ответ на раздражение;
- Activity (Muscle Tone) - активность движений, мышечный тонус;
- Respiration - дыхательные движения.
До недавнего времени оценка состояния новорожденного ребенка в роддоме по шкале Апгар являлась для медперсонала руководством к дальнейшим действиям. В настоящее время роль этой шкалы несколько изменилась, особенно для детей, нуждающихся в экстренных реанимационных мероприятиях. Врач сразу после рождения оценивает состояние ребенка (а часто еще и до рождения) и проводит реанимацию, если таковая необходима, - в конце первой минуты жизни делать это по современным стандартам уже поздно. Так что в этом случае по шкале Апгар оценивается не действительное состояние младенца, а скорее эффективность реанимационных мер. И такая оценка продолжается в течение последующих двадцати минут жизни ребенка. Впоследствии она заносится в карту новорожденного.
После первого врачебного осмотра акушерка обрабатывает пуповину, очищает кожу младенца маслом и заворачивает малыша в пеленки. Теперь новый человечек может отдохнуть от навалившихся на него новых впечатлений до первого кормления.
Жизнь в роддоме: шли третьи сутки...
На третьи сутки детям делают общий анализ крови. Кроме того, сейчас в нашей стране всем детям проводят на наиболее часто встречающиеся болезни, а именно на гипотиреоз и фенилкетонурию. Это тяжелые наследственные заболевания. Гипотиреоз встречается у одного из пяти тысяч младенцев и характеризуется снижением функции щитовидной железы, что приводит к умственной отсталости ребенка. Фенилкетонурия распространена меньше: ею страдает примерно один из пятнадцати тысяч новорожденных. Заболевание приводит к церебральным нарушениям. Если эти болезни диагностировать и начать лечить в раннем возрасте, тяжелых последствий можно избежать. Фенилкетонурия, например, поддается лечению специальной диетой, при которой ребенок развивается абсолютно нормально.
Детям, страдавшим от хронической внутриутробной гипоксии (недостатка кислорода), внутримышечно вводится препарат викасол, который улучшает свертываемость крови и уменьшает опасность кровоизлияния.
Первая прививка
В роддоме вашему ребенку сделают первую в его жизни прививку от туберкулеза - БЦЖ. Обычно вакцинацию проводят на третьи сутки после рождения, утром, в специально отведенной для этого комнате. А уже дома участковый врач-педиатр через 4-6 недель проверит прививочную реакцию. Правда, для этой прививки существуют некоторые противопоказания.
Ее обычно не делают, если ребенок весит менее 2000 г или страдал внутриутробной гипотрофией, инфекциями, гнойно-септическими заболеваниями, тяжелыми поражениями центральной нервной системы. Противопоказанием к проведению прививки БЦЖ является также наличие ВИЧ - инфекции у матери.
Серьезным недостатком этой прививки являются различные осложнения, которые возникают, правда, в редких случаях. Применение новой вакцины БЦЖ-М снижает этот риск в два раза.
Без пяти минут выпускник!
Обычная практика современных роддомов - выписка на 5-й день, хотя в настоящее время врачи и ВОЗ все больше рекомендуют раннюю выписку, которая позволяет снизить риск внутрибольничных инфекций. Кроме того, маме с малышом необходимо как можно скорее оказаться в комфортной обстановке, дома, в кругу семьи. Такая выписка возможна уже на вторые-третьи сутки - естественно, если нет проблем со здоровьем матери и ребенка.
В добрый путь, малыш!
В первую очередь за пару месяцев до родов необходимо собрать вещи, которые пригодятся вам в роддоме. Складывайте все в полиэтиленовые пакеты. Сумки, как правило, в медучреждениях не приветствуются. Стоит заметить, в каждом роддоме список необходимых вещей свой. В одних требуется принести минимум – вещи для новорожденного и средства гигиены для вас, в других просят захватить с собой на роды гораздо больше. И чтобы не тащить с собой лишний груз, лучше заранее уточнить в том медучреждении, где вы планируете , что именно взять с собой. Отдельно сложите и положите наверх пакета вещи для новорожденного, которые наденут на него сразу после рождения – подгузник, носочки, распашонку, чепчик.День "Х"
В день «Х», когда начнутся схватки или отойдут воды, отправляясь в роддом, не забудьте взять с собой обменную карту и паспорт. Чтобы долго не переодеваться в , можно сразу дома снять лишнее и ехать в больницу в халате. После того как дежурный врач вас осмотрит и отправит в родблок, не спешите выкладывать все вещи из пакетов. Здесь вы задержитесь всего на несколько часов, до рождения малыша. Потом вас в послеродовую палату. Поэтому достаньте только вещи для ребенка и вещи, которые понадобятся вам во время схваток и родов.Как правило, в роддомах медперсонал сам предлагает роженицам инвентарь, помогающий легче перенести схватки – фитбол, небольшой мат, который можно постелить на пол, низкий стульчик для утки. Если вам не предложили, спросите их у санитарки. Больше ходите, так малышу будет легче спуститься по родовым путям вниз. Заранее в свой мобильный телефон скачайте специальную программу «Схваткосчиталку» и отмечайте в ней периодичность схваток. Использовать такую программу намного проще, чем записывать время в блокнот. Так вы поможете акушеру следить за интенсивностью родовой деятельности.
Будьте готовы к тому, что постоянно рядом с вами медперсонал находиться не будет, особенно на первом этапе, когда раскрытие шейки матки небольшое. Акушер будет периодически заходить к вам для осмотра, медсестры и санитарки иногда заглядывать, чтобы убедиться, что родовой процесс идет как положено. А большую часть времени до потуг вы будете находиться со своими схватками. Боитесь оставаться в палате одни, возьмите на роды партнера – мужа, маму или подругу.
Во время схваток женщина испытывает ужасную боль, многих охватывает паника, будущие мамы кричат что есть мочи, зовут на помощь, требуют . Не стоит паниковать и метаться по палате. Берегите силы, они вам еще пригодятся.
Еще очень важно наладить контакт с акушером, принимающим у вас роды. Не нужно бояться говорить ему о своих ощущениях, переживаниях. Опытный врач всегда успокоит и развеет все ваши сомнения, подскажет, как облегчить и ускорить процесс родов. Не стесняйтесь говорить акушеру, если вам очень сильно захотелось в туалет по большому. Если раскрытие уже большое или полное, это верный признак того, что ребенок вот-вот выйдет наружу.
В некоторых роддомах будущим мамам предлагают на выбор позу для родов – сидя в специальном кресле, лежа на спине или на боку, сидя на специальном стуле, стоя. Если вам кажется, что в какой-то определенной позе вы чувствуете потуги сильнее, посоветуйтесь с врачом, можно ли вам занять это положение. Но не настаивайте, если доктор не разрешит. Слушайте, что говорят вам медработники, и беспрекословно выполняйте их рекомендации.
Задача будущей мамы – родить на свет здорового малыша. А это во многом зависит от настроя женщины на роды и ее поведения в роддоме. Не думайте о боли, думайте о скорой встрече со своим крохой. И тогда никакие трудности вам не будут страшны.
Ультразвуковое обследование плода назначают всем беременным женщинам в соответствии с общепринятым графиком . УЗИ во время беременности проводят в 10 – 12 недель, 22 – 23 недели, 31 – 32 недели. Такой распорядок плановых обследований позволяет осуществлять своевременное выявление патологий плода и развития внутриутробных пороков.
Внеплановые ультразвуковые обследования назначают при появлении следующих симптомов:
- кровянистые выделения из влагалища;
- постоянные боли внизу живота;
- ненормальное прикрепление плаценты;
- риски выкидыша или прерывания беременности;
- несоответствие размеров ребенка срокам беременности.
Плановое обследование перед родами
В случае отсутствия отклонений протекания беременности третье плановое УЗИ делают в период с 32 по 34 неделю. Это последнее обследование предназначено для оценки физического состояния плода и качества функционирования плаценты. Эти важные показатели существенно влияют на процесс родоразрешения, и могут указывать на необходимость проведения кесарева сечения. Обследование на этих сроках беременности позволяет выявлять такие патологические состояния, как плацентарная недостаточность и задержка развития малыша.
Данные о положении плаценты – это информация, которая необходима врачу-акушеру, как для ведения естественных родов, так и для осуществления операции кесарева сечения. Однако большее значение имеют данные о расстоянии нижней части плаценты до шейки матки. Этот параметр может указывать на возможное развитие кровотечения во время родов и даже перед родами. Плацентарная недостаточность определяется по толщине плаценты, любое отклонение этого параметра от общепринятого нормального значения говорит о патологии. Об инфицировании либо воспалении плаценты говорит увеличенная ее толщина. Состояние внутренней структуры плаценты определяют по степени ее зрелости, на 34 неделе беременности этот показатель должен соответствовать второй степени.
Дополнительные параметры, определяемые на последнем УЗИ:
- определяется уровень зрелости легких, их структура, риски патологий;
- уточняют расположение ребенка в матке;
- оценивают анатомические показатели плода;
- проводится диагностика дыхательной и двигательной активности малыша;
- устанавливается точная дата рождения ребенка.

 На последнем ультразвуковом исследовании перед родами врач оценивает готовность плаценты к родоразрешению, а также проверяет положение плода в матке. Кроме того, финальное УЗИ дает возможность узнать точную дату родов
На последнем ультразвуковом исследовании перед родами врач оценивает готовность плаценты к родоразрешению, а также проверяет положение плода в матке. Кроме того, финальное УЗИ дает возможность узнать точную дату родов Третье УЗИ – начало подготовки к рождению ребенка
Третье плановое ультразвуковое обследование можно условно назвать началом подготовки к приближающемуся волнительному событию – рождению долгожданного малыша. К этому моменту рекомендуют уже выбрать роддом и врача-акушера, который будет контролировать процесс родов. Нужно собрать необходимый пакет документов, на руках должны быть паспорт и обменная карта. Так же надо подготовить сумку с вещами для ребенка и для будущей мамы.
Нормально протекающая беременность исключает необходимость ложиться в родильный дом заблаговременно. В домашних условиях будущая мамочка чувствует себя гораздо уютнее и спокойнее, а отправляться в больницу можно с началом схваток. Однако при развитии различных патологических состояний во время беременности у женщины или у ребенка необходимо заранее отправиться в родильный дом. Так врачи смогут контролировать все процессы, и в экстренной ситуации оказать своевременную помощь. Отказываться от рекомендаций врачей не стоит.
Выбирая клинику для родов, особое внимание уделите качеству медицинского оборудования, наличию взрослой и детской реанимации, уровню квалификации медперсонала. Пусть это будут излишние меры предосторожности, но в жизни может случиться любая непредвиденная ситуация.
Ультразвуковое исследование показано всем беременным перед родами?
В зависимости от течения беременности, женщина может попасть в роддом с началом схваток, а может по рекомендации врача лечь заблаговременно, чтобы избежать возможных осложнений. Первая ситуация развивается по стандартному плану, медперсонал принимает роды и поздравляет молодую маму с рождением малыша. А вот когда беременная женщина направляется на предродовое сохранение - развитие ситуации другое.
На третьем плановом УЗИ специалист проводит оценку степени зрелости плаценты и ее состояния, определяет основные параметры и характеристики плода, исключает риски патологий, устанавливает расположение ребенка в матке, а так же определяет наличие обвитий и количество околоплодных вод. Но ведь до планируемой даты родов еще больше месяца и все показатели могут измениться. В связи с этим, женщины, попавшие на сохранение, направляются на дополнительное УЗИ перед родами.
В каких случаях могут рекомендовать внеплановое обследование? Один из поводов к дополнительной процедуре УЗИ – это аномальное расположение ребенка. Иногда это становится причиной назначения операции кесарева сечения. Для окончательного выбора способа родоразрешения и назначается ультразвуковая диагностика перед родами.
Так же распространенной причиной для внеочередного УЗИ на последних сроках беременности становится недостаточная или избыточная активность малыша. Такие симптомы свидетельствуют о нехватке кислорода или околоплодных вод. Данные патологии чреваты серьезными осложнениями и требуют решения в самое короткое время.

 Повышенная активность плода перед родами не всегда является хорошим показателем. Она может говорить о некоторой гипоксии или нехватке околоплодных вод, поэтому врач может назначить дополнительное обследование для исключения патологий
Повышенная активность плода перед родами не всегда является хорошим показателем. Она может говорить о некоторой гипоксии или нехватке околоплодных вод, поэтому врач может назначить дополнительное обследование для исключения патологий Часто делают дополнительное исследование для того, чтобы установить, насколько анатомические размеры ребенка и родовые пути материи соответствуют друг другу. Неоднократное УЗИ перед родами проводится для контроля за состоянием плода в динамике и для определения дальнейшей врачебной тактики. При неблагоприятном развитии ситуации поднимается вопрос об искусственной стимуляции родовой деятельности либо рекомендуется кесарево сечение.
Дополнительные предродовые обследования
Многие будущие мамочки ошибочно считают, что последнее посещение женской консультации не имеет большого значения. Последний визит к гинекологу также важен, как и первый. К последнему посещению врача необходимо повторно пройти ряд лабораторных исследований мочи и крови, а так же все процедуры рекомендованные гинекологом на этом сроке беременности.
Лабораторное исследование мочи
Особенное внимание уделяется результатам анализа мочи. Высокий уровень белка в сопровождении с повышенным артериальным давлением свидетельствует о развитии позднего токсикоза беременной. С помощью исследований мочи могут быть выявлены нарушения функционирования плаценты, нарушенный плацентарный обмен влияет на состояние ребенка, в случае задержки родовой деятельности может вызвать необратимые последствия. Такие результаты анализов могут стать поводом к проведению досрочного искусственного родоразрешения.
Обнаруженные в моче кетоновые тела и избыточный сахар говорят о возможном развитии сахарного диабета у малыша, причиной патологии обычно является неправильный углеводный обмен. Уровень лейкоцитов в моче выше нормы и повышенная температура тела беременной женщины говорит о существовании в организме инфекции.
Лабораторное исследование крови
В случае подозрения на инфекционные заболевания обязательно проводят исследование крови. Некоторые инфекции требуют оперативного вмешательства. Так, выявление генитального герпеса у беременной влечет за собой назначение операции кесарева сечения. В течение всей беременности общий анализ крови сдается три раза. Но для составления обменной карты для оформления в роддоме необходимы свежие результаты лабораторных исследований крови, поэтому не стоит пренебрегать направлениями врача, тем более, если беременность проходила не гладко.
Допплеровское сканирование
При обнаружении отклонений во время проведения УЗИ беременной женщине могут назначить дополнительную диагностическую процедуру в виде допплерометрии . С помощью этого исследования оценивается сердечно-сосудистая система плода, осуществляется оценка плацентарного кровообращения, сосудистой пульсации в плаценте и пуповине. Допплеровское сканирование позволяет получить точную информацию о самочувствии ребенка. В случае получения сомнительных результатов может быть проведена кардиотокография. На основании данных этой процедуры определяют уровень тонуса матки и двигательной активности малыша.
Результаты всех исследований заносятся в обменную карту, лично в руки никаких бумаг не выдают. Самостоятельно сделайте ксерокс всех протоколов исследований, храните их вместе с выписками из других медицинских клиник, где могли получать консультации во время беременности. Это такие же важные документы, как паспорт и полис страхования, и могут понадобиться врачам-акушерам в роддоме для составления общей картины о вашем состоянии.

 УЗИ с доплером позволяет оценить качество кровотока между мамой и плодом - в плаценте и пуповине
УЗИ с доплером позволяет оценить качество кровотока между мамой и плодом - в плаценте и пуповине Санация родовых путей
Назначение санации родовых путей делают по результатам лабораторных исследований на последних неделях беременности. При естественных родах любая существующая инфекция в половых органах беременной женщины может попасть на открытую слизистую младенца. Вероятность заражения малыша в момент его прохождения по родовым путям можно существенно снизить с помощью этой процедуры. Помимо этого санация родовых путей снижает риск появления у женщины во время родов микроразрывов и трещин.
Процедура проводится с применением специальных вагинальных свечей, подмываний с использованием отваров из трав с противовоспалительным действием. Обычно санацию рекомендуют начинать на 37 неделе, так к предполагаемой дате родов слизистые оболочки половых путей будут полностью продезинфицированы. Самостоятельное назначение подобных процедур не допустимо. Самолечение может вызвать различные состояния, пагубно влияющие на здоровье малыша и женщины.
Вне зависимости от сроков беременности рекомендации по соблюдению правильного образа жизни остаются неизменными. Здоровое питание, умеренные физические нагрузки, пребывание на свежем воздухе, регулярные водные процедуры – это основа жизни беременной женщины. Относитесь внимательно к своему самочувствию, не игнорируйте сигналы, подаваемые вашим телом.